
La prise en charge péri-opératoire des cardiopathies congénitales au Sénégal
Facteurs pronostics des pneumopathies acquises sous ventilation mécanique (…)
Prise en charge anesthésiologique des patients hypertendus au Centre (…)
Les urgences ORL pédiatriques au Centre Hospitalier Départemental du Borgou (…)
Evaluation des protocoles de prévention des hypotensions artérielles (…)
Prise en charge des polytraumatisés à l’hôpital universitaire de Parakou au (…)
Prise en charge de l’asthme aigu grave en réanimation au CHU de Yopougon
Prise en charge en réanimation des accidents vasculaires cérébraux (…)
Evaluation des connaissances et des pratiques sur l’antibioprophylaxie (…)
Facteurs d’agressions cérébrales secondaires d’origine systémique des (…)
Fractures et disjonctions de l’anneau pelvien au CHU de Bobo-Dioulasso (…)
Connaissances et pratiques du personnel paramédical en réanimation néonatale (…)
Profil épidémiologique, diagnostique, thérapeutique et évolutif des malades (…)
Facteurs pronostics des traumatisés graves de la route admis au service de (…)
Place de l’anesthésie périmédullaire en chirurgie gynécologique et (…)
Intoxication aux insecticides organophosphorés A propos de cinq cas.
Rupture bronchique suite à un traumatisme thoracique fermé. A propos d’un cas
Hémopéritoine de grande abondance chez un hémophile : à propos d’un cas (…)
avril 2013, par , , , , , , , ,
Auteur correspondant : Spéro H.R. Hounkpatin. Email : speraoul chez yahoo.fr.
Résumé
<media1273|vignette|left>
Les urgences oto-rhino-laryngologiques (ORL) revêtent un caractère particulier lorsqu’elles touchent les patients les plus fragiles que sont les enfants [1]. Les urgences ORL des enfants sont relativement fréquentes [2,3]. En considérant le terrain fragile sur lequel surviennent ces pathologies chez l’enfant, il est important d’établir un diagnostic et une prise en charge thérapeutique adéquate précoces. A ce titre, il est indispensable de connaître ces urgences ORL, surtout les plus fréquentes ainsi que leurs particularités selon le contexte. Le but de ce travail était de décrire le profil épidémiologique et clinique des urgences ORL pédiatriques au Centre Hospitalier Départemental du Borgou (CHD-B) situé à Parakou dans le nord du Bénin.
Il s’agissait d’une étude transversale de type descriptif qui s’est déroulée du 1er janvier 2006 au 31 Décembre 2009 au CHD-B. L’étude s’est déroulé dans le service d’ORL et chirurgie cervico-faciale (ORL/CCF) et le service de pédiatrie du CHD-B.
Etaient inclus dans l’étude, les patients des deux sexes âgés de 0 à 15ans reçus aux urgences pédiatriques ou ayant consulté directement dans le service d’ORL/CCF pendant la période d’étude pour une urgence ORL prouvée par l’examen clinique et au besoin para clinique. L’échantillonnage était systématique et exhaustif.
Etaient exclus de l’étude les patients décédés à l’admission sans soins.
Pour chaque enfant retenu, un examen clinique complet a été fait, notamment tous les examens ORL ont été repris par le spécialiste. Selon le type d’urgence, des examens paracliniques ont été faits (imagerie médicale ou bilan biologique selon l’indication).
Parmi les corps étrangers, seuls les corps étrangers laryngés ont été hospitalisés. Les autres cas de corps étrangers, les rhino-sinusites et les paralysies faciales ont été traités en ambulatoire. Le reste des patients a été hospitalisé dans le service de pédiatrie à l’exception des traumatismes médio-faciaux qui l’ont été dans le service d’ORL/CCF. Le traitement a été médical, médico-chirurgical ou purement chirurgical selon le cas. Des rendez-vous de suivi ont été donnés à tous les patients.
Les paramètres étudiés ont été : l’âge, le sexe, les circonstances de survenue, le délai de consultation, le type d’urgence, le diagnostic retenu, le type de traitement reçu et l’évolution.
Un patient a été considéré comme présentant :
– une urgence vraie ou absolue en cas de pathologie mettant en jeu son pronostic vital à court terme
– une urgence relative en cas de pathologie dont la prise en charge peut être parfois différée de quelques heures sans préjudice pour sa santé
– une urgence fonctionnelle en cas de pathologie ne mettant pas en jeu son pronostic vital mais dont le traitement ne doit souffrir d’aucun retard car le risque d’infirmité ou de séquelles fonctionnelles est toujours présent.
Les données ont été analysées avec les logiciels Microsoft Excel version 2007 et Epi info 3.5.1. Août 2008. Les proportions ont été comparées avec le test chi-carré de Pearson et l’Odd ratio. Le seuil de signification statistique a été fixé à 5%.
Au cours de la période d’étude, 575 cas d’urgence ORL ont été recensés dont 151 soit 26 ,3% étaient relatifs aux enfants.
L’âge moyen des malades était de 7,6 ans (extrêmes 2 mois et 15 ans) : 68 d’entre eux soit 45% étaient âgés de 5ans au plus, 48 avaient entre 6 et 10 ans (31,8%) et 35 entre 11 et 15ans (23,2%). Le nombre des garçons était de 94 (62,5%) et celui des filles de 57 (37,5%) : le sex ratio était égal à 1,65.
Nous avons dénombré 74 urgences vraies, 68 urgences relatives et 9 urgences fonctionnelles.
Le tableau I montre la répartition des urgences en fonction des tranches d’âge.
Les corps étrangers toutes localisations confondues représentaient 37,7 % de toutes les urgences.
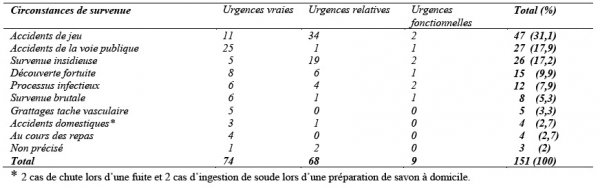
La répartition des circonstances de survenue en fonction des types d’urgence est faite dans le tableau II.
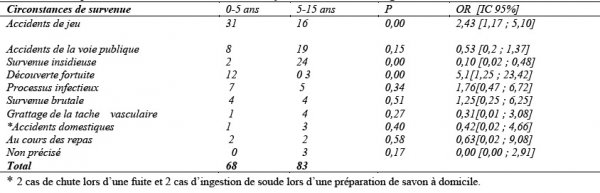
Les circonstances de survenue selon l’âge sont résumées dans le tableau III.
Le tableau IV résume la répartition des patients en fonction du délai de consultation et des types d’urgence.

La répartition des patients en fonction du type de traitement est faite dans le tableau V
L’évolution a été favorable dans 80,8% des cas et compliquée dans 15,2% des cas ; un décès est survenu dans 0,7% des cas et les patients ont été perdus de vue dans 3,3% des cas.
La fréquence des urgences ORL pédiatriques au CHD-B de Parakou par rapport à l’ensemble des urgences ORL (26,26%) est similaire à celle rapportée par plusieurs auteurs [2,4,5].
Les urgences pédiatriques ORL à Parakou ont concerné surtout les enfants avant 5 ans (45 % des cas). Il en est de même dans la littérature [2,6,7,8]. Cette fragilité des enfants entre 0 et 5 ans pourrait être rattachée en ce qui concerne les pathologies infectieuses, à leur immaturité immunologique avec la disparition progressive des anticorps maternels pendant que les vaccinations infantiles et les expériences infectieuses préparent progressivement l’immunité personnelle acquise de l’enfant.
Dans la présente étude, le sexe masculin a été prédominant comme dans l’étude de Sunil et al [8] en Inde qui ont constaté que les garçons étaient atteints dans 57,54% des cas. Cette prédominance masculine dans les urgences ORL est partagée par d’autres auteurs [2,4,5].
Les accidents de jeu ont occupé le premier rang parmi les circonstances de survenue. Ils ont déterminé essentiellement les urgences relatives. Ils concernaient surtout les enfants de 0 à 5 ans (p=0,009) et chez eux, le risque de survenue des accidents au cours du jeu était 2,43 fois plus élevé que chez les enfants plus âgés (tableau III). Ce fait suggère la nécessité d’une meilleure surveillance des enfants, en particulier ceux de moins de cinq ans.
Les accidents de la voie publique, deuxième circonstance de survenue des urgences ORL pédiatriques étaient pourvoyeurs d’urgences vraies et étaient l’apanage des enfants âgés entre 5 et 10 ans. Dans un nombre non négligeable de cas (17,2%), la survenue de l’urgence a été insidieuse, ce qui pourrait avoir une influence sur le délai de consultation. Cette survenue insidieuse était plus fréquente chez les enfants de plus 5 ans (p=0,00039). Par contre, la découverte fortuite des urgences était 5,1 fois plus fréquente chez les moins de 5ans (p=0,008). Ces deux constats pourraient s’expliquer par la meilleure surveillance par les parents des enfants de moins de 5 ans par rapport à ceux de plus de 5ans.
Dans la littérature, les délais de consultation varient d’un auteur à un autre et d’une étiologie à une autre [9-13]. Au CHD du Borgou, le délai de consultation a été court surtout dans les urgences vraies (les trois quart avant la 48ème heure). Par contre, dans les urgences relatives, environ le cinquième des patients ont consulté avant la 48ème heure et plus de la moitié à 72 heures et plus. Pour Bamjee et al. [14] en Afrique du Sud, près de 80% des enfants atteints de traumatismes cervico-faciaux sont vus dans les 24 premières heures.
Diop et al. [15] à Dakar au Sénégal dans leur étude sur les corps étrangers ORL ont remarqué que 73,33 % des enfants ont été reçus au-delà
des 24 heures premières heures. De même dans une étude faite au Burkina Faso en 2002 sur les corps étrangers laryngo-trachéo-bronchiques chez l’enfant, les auteurs ont rapporté 59,3% de consultation après 48 heures [16]. Par contre en Inde en 2000 dans une étude sur les corps étrangers de l’oreille, les auteurs ont rapporté que 91,66 % des consultations avaient eu lieu dans les 24 premières heures [12].
L’une des raisons des longs délais de consultation observés pourraient être liés au fait que dans les urgences relatives, les enfants ne signalent pas tôt à leurs parents la survenue de l’accident. De plus, dans notre contexte, les difficultés d’accès à un centre de santé, en particulier spécialisé et parfois l’errance diagnostique liée à la fréquentation des centres de santé non spécialisés ou des tradi-praticiens pourraient également expliquer certains délais de consultation longs.
Les étiologies des urgences ORL chez l’enfant ont été variables et les corps étrangers (37,7%) occupaient le premier rang avec une prédominance de la localisation nasale. Il en était de même dans les séries de Sunil et al en Inde [8] et de Ramarozatovo et al à Madagascar[2] pour qui les corps étrangers représentaient aussi la première cause d’urgence ORL pédiatrique avec une prédominance de la localisation nasale. La localisation laryngée a été la moins représentée dans notre étude avec 5,3%. Cette faible représentativité a été également notée par d’autres auteurs[2,8]. Les corps étrangers ORL sont l’apanage des enfants et plus précisément des enfants de moins de 5 ans. Dans notre étude, la tranche d’âge 0 à 5 ans était concernée dans 70,2% des cas. A Antananarivo, les auteurs ont rapporté plus de la moitié des cas de corps étrangers (67,24%) dans la tranche d’âge 1 à 5 ans [2]. Figueiredo et al [9] ont constaté au Brésil en 2008 que les sujets les plus exposés aux corps étrangers de la région ORL étaient les enfants et la plus grande fréquence était retrouvée dans la tranche d’âge de 1 à 4 ans. Le même constat a été fait dans plusieurs autres études [12,17,18]. L’âge de préhension situé autour de la deuxième année de vie, ainsi que le caractère turbulent des petits enfants, expliqueraient la fréquence des corps étrangers avant 5 ans [19]. Cette prédominance peut trouver également une explication dans le fait que certains parents ignorant peut-être les règles de prévention des accidents domestiques, laissent à la portée des enfants des objets ou des jouets de petites tailles et parfois même des pièces d’argent ;objets qu’ils sont susceptibles d’introduire dans les orifices de la région ORL.
Les épistaxis (23,1%) qui ont constitué la deuxième cause par ordre de fréquence dans notre série ne sont pas rares chez les enfants. Dans une étude réalisée à Sokoto au Nigéria en 2008 dans une population de sujets âgés de 1 à 70 ans, Iseh et al [10] mentionnaient un pic de fréquence des épistaxis dans la tranche d’âge 0 à 10 ans (26,4% des cas). Elles ont représenté 12,58% des cas d’urgence pédiatrique dans l’étude de Ramarozatovo et al[2]. Les enfants de la tranche d’âge de 5 à 10 ans étaient les plus touchés dans notre série. Pour Ramarozatovo et al[2] l’affection avait touché surtout les enfants âgés de 10 à 15ans.
La rhinosinusite a été la plus fréquente des étiologies d’urgences ORL pédiatriques à Parakou après les corps étrangers et les épistaxis. Elle concernait les enfants au-delà de 5 ans avec un maximum entre 10 et 15 ans. La sinusite est une affection qui se retrouve surtout chez les enfants au-delà de l’âge de 10 ans car à la naissance les seuls sinus para nasaux présents sont les sinus ethmoïdaux. Les autres sinus ne se mettent en place que progressivement au fil du temps.
Les autres étiologies trouvées concernaient toutes les tranches d’âge à l’exception de la papillomatose laryngée, de la cellulite cervico-faciale et de l’abcès rétro-pharyngé qui ont été retrouvé exclusivement entre 0 et 5ans.
Lescanne et al [19] et Bomholt [20] ont trouvé la majorité des cas de papillomatose laryngée dans la tranche de 2 à 5 ans. Par contre à Brazzaville en 2002 l’âge des enfants atteints se situait entre 7 et 10 ans [13]. Ces différences résultats peuvent s’expliquer par le caractère chronique de la papillomatose laryngée et la variabilité du moment d’apparition de la dyspnée laryngée qui complique habituellement cette pathologie et amène les patients en consultation.
La majorité des patients de notre série a été traitée à titre ambulatoire (77,5%) comme à Antananarivo (89 ,30%) [2]. On est tenté de penser qu’en général, une fois l’urgence levée et le pronostic vital épargné, les patients peuvent donc continuer les soins à titre ambulatoire. Ainsi, nous avons observé au cours du suivi des différentes affections 80,8% d’évolution favorable.
Les urgences ORL pédiatriques au CHD-B de Parakou sont fréquentes et touchent principalement les enfants de moins de 5 ans avec une prédominance masculine. Les accidents de jeu constituent la première circonstance de survenue. L’amélioration du pronostic des urgences ORL passe par la sensibilisation des parents sur la nécessité d’une meilleure surveillance des enfants pendant le jeu.