Introduction
Les pathologies néonatales restent un problème majeur de santé publique dans les pays en développement, en particulier dans les régions tropicales [1]. Elles sont responsables de 40% des décès des enfants de moins de 5 ans [2]. Selon l’Organisation Mondiale se la Santé (OMS), sur les 130 millions de naissances chaque année, 4 millions meurent durant les quatre premières semaines de vie et majoritairement (99%) dans les pays les pays les plus pauvres ou en cours de développement pour des causes dont la plupart sont connues [3]. Les objectifs de développement et de santé visant à réduire des deux tiers la mortalité des enfants au dessous de cinq ans ne peuvent pas être atteints sans réduire au moins de moitié la mortalité néonatale, ce qui nécessitera de privilégier des mesures économiques et confirmées pour la vie des nouveau-nés [4]. Le défi à relever est particulièrement important chez nous en Côte d’Ivoire où la mortalité néonatale demeure élevée avec un taux de 41 %° naissances vivantes en 2010 [5]. C’est pourquoi, à notre retour, après la crise militaro-politique, au service de pédiatrie du CHU de Bouaké en décembre 2011, et dans notre souci d’améliorer le pronostic des nouveau-nés, il nous est paru opportun d’établir un bilan d’activité en vue d’identifier les difficultés inhérentes au service de néonatalogie.
Patients et méthode
Nous avons réalisé une étude rétrospective à visée descriptive sur une période de 2 ans allant de janvier 2010 à décembre 2011 dans l’unité de néonatalogie du CHU de Bouaké. Cette unité disposait de trois incubateurs, une lampe chauffante, un aspirateur, un appareil de photothérapie, quatre barboteurs d’oxygène. Il avait en son sein cinq sages femmes dont une assurait chaque jour la permanence et une autre la garde aidée chacune dans sa tâche par une aide soignante. La visite en néonatalogie était effectuée tous les jours par un médecin. Un seul médecin assurait à la fois la garde en néonatalogie et aux urgences pédiatriques. Nous avons inclus tous les nouveau-nés de 0 à 28 jours hospitalisés dans ledit service durant la période d’étude. Les paramètres étudiés étaient : le terme, le sexe, le PN, la provenance, le score d’Apgar, la gémellité, les motifs d’admission, le diagnostic et l’évolution. Les données ont été collectées à l’aide d’un questionnaire puis codifiées en numérique afin de permettre leur exploitation sur un micro-ordinateur à partir des logiciels EPI INFO, EXCEL et WORD. Les comparaisons des variables ont été rendues possibles grâce au test de Khi 2 au seuil de significativité de 5%.
Résultats
Nous avons recensé 1888 nouveau-nés pendant la période d’étude, dont 1103 et 785 étaient respectivement de sexes masculin et féminin ; le sex-ratio était de 1,40. Les nouveau-nés provenaient de la salle d’accouchement du CHU de Bouaké, des formations sanitaires périphériques, des villes et villages environnants (Tableau I )
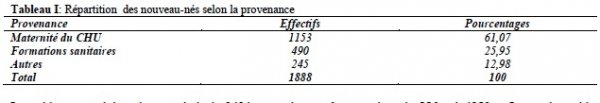
Le poids moyen à la naissance était de 2494g avec les extrêmes variant de 556 g à 4950 g. Les petits poids représentaient 1023 soit 54,18% de l’effectif (Tableau II).
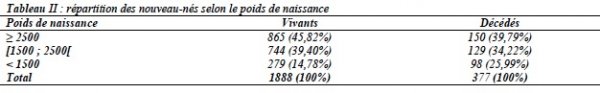
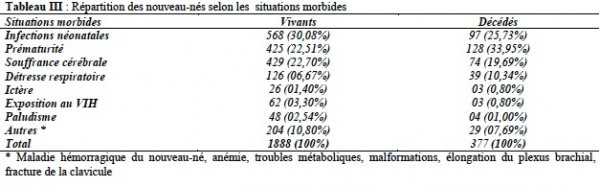
Nous dénombrions 262 jumeaux (13,88%). Les principales causes d’hospitalisation enregistrées étaient les infections néonatales (30,01%), la prématurité (22,51%) et la souffrance cérébrale (22,72%) (Tableau III).
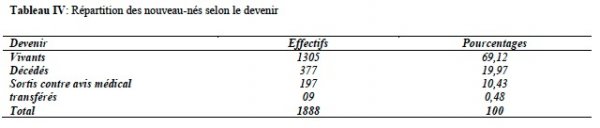
Les décès survenaient dans 19,97% des cas dont les 77,72% s’observaient dans les 6 premiers jours et les 48% dans les 24 premières heures (Tableau IV et figure 1).
Plus de 60% des nouveau-nés décédés avaient un petit poids de naissance et plus de 55% étaient de sexe masculin. Près de 25% des jumeaux décédaient. Les principales causes de décès étaient la prématurité (33,95%), l’infection néonatale (25,73%), la souffrance cérébrale (19,69%) et la détresse respiratoire (10,34%) (Tableau III). La durée moyenne d’hospitalisation se chiffrait à 3,45 jours avec des extrêmes allant de 0 à 29 jours
Discussions
Nous avons connu quelques difficultés au cours de notre travail. En effet le recueil des données n’a pas été exhaustif du fait des informations manquantes dans certains dossiers de nos patients. Néanmoins nous avons pu faire quelques constats que nous essaieront de commenter.
La majorité (61,07%) des nouveau-nés provenaient de la salle d’accouchement du CHU de Bouaké. Cela pourrait s’expliquer par le fait que la salle d’accouchement du CHU, en tant que seul établissement hospitalier de la ville de Bouaké, accueille toutes les grossesses supposées à risque et par conséquent réfère nécessairement les nouveau-nés issus de ces accouchements à l’unité de néonatalogie. Le sexe masculin était dominant avec un sex-ratio de 1,40. Nagalo, de juin 1999 à juin 2009, à la clinique El Fateh-Suka (ouagadougou), trouvait des résultats similaires avec un sex-ratio de 1,2 [6]. Les petits poids de naissance représentaient plus de la moitié (54,18%) de la population. Notre chiffre aurait été influencé par un désavantage socioéconomique des parents, une mauvaise santé des mères, la prématurité (22,51%) et/ou la multiplicité (les jumeaux représentaient 13,88%). Rabesandratana aux urgences médicales en néonatalogie en 2009 à Mahajanga Madagascar enregistrait un taux plus bas, 42% de petit poids de naissance pouvant être liés à la malnutrition [7]. Les infections néonatales constituaient le principal motif d’hospitalisation. Elles gardent pratiquement le même rang bien qu’à des taux différents dans les études effectués en zone tropicale. Ceci a été prouvé par Fla Kouéta à l’hôpital Charles de Gaulle de Ouagadougou dans les années 2002 à 2006 [8] et Rabesandratana à Madagascar [7] et Nagalo à ouagadougou [6]. Dans notre série les infections étaient suivies de la souffrance cérébrale et de la prématurité. Rabesandratana notait les mêmes états morbides mais dans un ordre différent [7]. Fla kouéta faisait des observations différentes ; chez lui les malformations congénitales représentaient la deuxième cause d’hospitalisation. Cela était en grande partie due au fait que son hôpital était le seul à abriter un service de chirurgie pédiatrique au Burkina Faso [8]. Ces principales causes de morbidité rendaient le séjour dans notre unité parfois long. En effet la durée d’hospitalisation se chiffrait à 3,45 avec des extrêmes allant de 0 à 29 jours. Par ailleurs on dénombrait 197 nouveau-nés soit 10,43% sortis contre avis médical. Ceci s’expliquerait par plusieurs facteurs qui sont entre autres les problèmes financiers, la durée d’hospitalisation jugée trop longue par les parents des malades, une sensibilisation peu suffisante des parents ne favorisant par leur acceptation et adhésion à la prise en charge des différentes pathologies des nouveau-nés. Le manque de coopération des parents pourrait être à l’origine des retards de diagnostic et de traitement occasionnant quelques fois les décès des nouveau-nés comme observés dans notre service. La mortalité restait élevée dans notre étude. En effet, sur 1888 nouveau-nés 377 décès ont été enregistrés soit un taux de mortalité de 19,97%. Ce taux était plus bas que les 28,24% trouvés par Amon-Tanoh au service de néonatalogie du CHU de Yopougon en 2006 [9] et plus élevée que les 15,3% observés par Fla Kouéta [8]. Il ressortait de son étude que l’âge moyen à l’admission était de 9 ± 8 jours et que les nouveau-nés en détresse vitales étaient orientés d’emblée vers les structures sanitaires disposant d’une unité de néonatalogie [8]. Ces différents taux constatés ci-dessus restaient supérieurs à celui rapporté par Cheick au CHU de Dakar en 1995 qui était de 12,9% justifié par un élargissement des indications de césarienne et de la formation du personnel pour une meilleure application des règles d’hygiène [10]. Parmi ces décès, environ trois quarts survenaient au cours de la première semaine de vie [11]. Au cours de cette période néonatale précoce nous avons enregistré 77,2% de décès, Amon-Tanoh notait 86,9% et Bezzaoucha au CHU
de Bilda en Algérie de 1999 à 2006 plus de 80% [9,12]. Pour Lawn, la mortalité néonatale obéit à « la règle des deux tiers » : deux tiers des décès des nourrissons surviennent pendant le premier mois ; parmi ces décès, plus des deux tiers surviennent pendant la première semaine ; parmi ces derniers, deux tiers surviennent pendant les 24 heures suivant la naissance [13]. Ces différentes observations témoignaient des difficultés rencontrées chez les nouveau-nés en détresse vitale qui pourraient être dues à la sévérité du tableau clinique, à la qualité de surveillance (48% des décès survenaient dans les 24 premières heures dans notre étude), la qualité du plateau technique et le retard de prise en charge. Ces décès étaient influencés par plusieurs facteurs qui sont entre autres l’âge gestationnel, le poids de naissance et certaines affections. Il ressort des estimations au niveau mondial que la plupart des décès néonatals sont imputables aux infections (36%), à la prématurité (28%), à l’asphyxie néonatale (23%) [3]. Nous avons constaté les mêmes causes, mais dans un ordre différent et surtout avec des proportions différentes. En effet la prématurité représentait la principale cause de décès (33,95%) dans notre série, suivie de l’infection néonatale (25,73%), de la souffrance néonatale (19,69%) et la détresse respiratoire (10,34%). Par ailleurs 30% des prématurés décédaient contrairement aux nouveau-nés à terme chez qui nous enregistrions 17% de décès. Les prématurés sont donc des « êtres fragiles » ; laquelle fragilité est liée à l’immaturité de nombreuses fonctions vitales pouvant être à l’origine de complications fatales surtout dans notre établissement où les ressources humaines et matérielles sont limitées. Soixante pourcent des décès étaient observés chez les petits poids de naissance. Ces chiffres s’accordaient avec la conclusion de Bobossi-Serengbe au complexe pédiatrique de Bangui en 1996 qui révélait une relation entre le faible poids de naissance et la mortalité. Pour lui, plus le poids de naissance est faible plus la mortalité est élevée. Ce qui pourrait s’expliquer par le fait que le faible poids de naissance était en général constaté chez les prématurés [14]. Un jumeau sur quatre décédait dans notre population. Ce constat serait en rapport avec les facteurs cités ci-dessus à savoir la prématurité et le petit poids de naissance propres aux jumeaux. Amon-Tanoh abondait dans le même sens ; elle précisait que 95% des jumeaux étaient nés avant terme et 78% de petit poids de naissance [9]. Blondel concluait que le risque de mortalité était particulièrement élevé parmi les enfants issus de grossesses multiples [15]. L’existence de la surmortalité masculine dès la naissance [15], authentifiée par plusieurs travaux [8, 9,16], n’a pas été constatée dans notre étude. Certes, le sexe masculin représentait 55% des décès, cependant la proportion des décès était inversement proportionnelle à celle de l’effectif dans chacune des populations. En effet nous enregistrions 58,42% de garçons et 41,58% de filles avec des décès respectifs de 54,11% et 45,89%, donc une surmortalité féminine dans notre étude. Cela pourrait être l’effet du hasard.
Ces chiffres constatés dans notre étude révèlent l’ampleur des défis soulevés par l’objectif du millénaire en ce qui concerne la survie des enfants qui passera nécessairement par la réduction de la mortalité néonatale. En effet, les décès néonatals sont attribués à des causes dont la plupart sont connues [3] et en grande partie évitables ou accessibles à un traitement [17,18]. La réduction de la mortalité néonatale apparait donc comme une priorité dans les pays en développement et précisément en Côte d’ivoire. Pour réduire la morbidité et la mortalité néonatales, les interventions devront débuter avant la grossesse, se poursuivre pendant celle-ci, au cours de la naissance, de la période néonatale et au-delà. Une coordination tout au long de cette chaîne de soins est indispensable [17, 19,20].
Conclusion
Les pathologies néonatales demeurent une préoccupation dans notre service. Un nouveau-né hospitalisé sur 5 décède dont plus des trois quarts dans la première semaine de vie. Les infections, la prématurité et la souffrance cérébrale, comme identifiées dans la littérature, demeurent les principales causes de morbidité et de mortalité. Cette mortalité était également influencée par l’insuffisance de logistiques humaines et matérielles. Les politiques et les programmes devront accorder une attention particulière au couple mère enfant et surtout à la santé néonatale. Cela consistera à l’éducation des femmes en âge de procréer, à la formation continue de personnel qualifié et la mobilisation des ressources humaines et financières visant à renforcer les plateaux techniques, mais surtout à la mise en place d’un système de santé assurant une continuité des soins tout au long de la grossesse, des soins qualifiés à la naissance et dans le postnatal.
References
1. Ka AS. Néonatalogie en milieu tropical : enjeux et défis. Med trop 2011 ;71 : 347-50
2. Organisation Mondiale de la Santé (OMS), Rapport sur la santé dans le monde. Donnons sa chance à chaque mère et chaque enfant (Genève : OMS, 2005)
3. Lawn JE, Cousens SN, Zupan J. For Lancet Néonatal Survival Steering Team. 4 millions neonatal deaths : When ? Where ? Why ? Lancet 2005 ; 365 : 891-900.
4. Healthy Newborn Partnership (HNP), « Newborn survival : time for action » (Washington, DC : Save the Children, 2002).
5. UNICEF, « Indicateurs de base : taux de mortalité néonatale en Côte d’Ivoire, 2010 », consulté le 11 Mars 2013. http/www.unicef.org.french/infobycountry/cotedivoire_statistic.html
6. Nagalo K, Dao F, Tall HF, Diarra Y. Morbidité et mortalité des nouveau-nés hospitaliséssur 10 années à la clinique El Fateh-Suka (Ouagadougou, Burkina Fasso). Pan African Medical Journal. 2013 ; 14 : 153
7. Rabesandratana N, Rasamimanana NG, Tettotatnke H, Randaoharison P, Andrianarimanana D. Aspect épidémio-clinique des urgences médicales en néonatalogie à Mahajanga Madagascar. Rév. Anesth. Réa. Med. Urg 2011 ; 3 : 27-31
8. Kouéta F, Diarra Yé, Dao L, Néboua D, Sawadogo A. Morbidité et mortalité néonatales de 2002 à 2003- au Centre hospitalier universitaire pédiatrique Charles de Gaule de Ouagadougou (burkina Faso). Cahiers Santé. 2003 ; 17 : 187-91.
9. Amon-Tanoh-Dick F, Yenan JP, Lasme-Guillao E, Akafou AE, N’guessan AR, Cardenat M. Facteurs de risqué de mortalité neonatal dans un hôpital de niveau tertiaire à abidjan (Côte d’ivoire). Rev Afr. Anesth. Med. Urg. 2009 ; 14, N°4,
10. Cheick TC, Loly NS, Salvy LM, Coumba TD, Diadhiou F. Surveillance épidémiologique de la mortalité neonatal au CHU de Dakar. Cahiers santé 1997 ; 7 : 109-12.
11. Zupan J, Aahman E. Périnatal mortality for the year 2000 : estimates developed by
WHO. Geneva : World Health Organisation, 2005.
12. Bezzaoucha A, Kebboub El, Aliche A. Evolution de la mortalité neonatal au CHU de Blida (Algérie) de 1999 à 2006. Bull. Soc. Pathol. Exot. 2010 ; 103 :. 29-36 13. Lawn JE, McCarthy B, Ross SR. The healthy newborn : a reference manual for program managers. Atlanta : CDC et CARE, 2001. http://www.cdc.gov/ reproductivehealth/health_newborn.htm (consulté le 27 Août 2013).
14. Bobossi-Serengbe G, Mbongo-Zindamoyen AN, Diemer H, Nadji-Adim F, Siopathis RM. Les nouveau-nés de faible poids de naissance à l’unité de néonatalogie du complexe pédiatrique de Bangui (R.C.A.) : devenir immediate et prognostic ; Med. Afr. Noire. 2000 ;.47 : 191-95
15. Blondel B, Breart g, mortinatalité et mortalité néonatale. Encyclo Méd chir (Paris) obstétrique 5. 077- C²°, pédiatrie 4.002-F50, 1999, 6p
16. Phan TH, Trinh VB, Dao NP, Nguyen TH, Manirankunda L, Marleen B. Mortalité Néonatale précoce à l’hôpital de gynécologie-obstétrique de Hanoi, Vietnam. Bull Soc Pathol Exot, 2000, 93, 1, 62-65
17. Labie D. le scandale des 4 millions de morts néonatales chaque année : bilan et actions possibles. Médecine/sciences. 2005 ; 21 :768-71.
18. Lawn J, Keber K, Enweronu-laryea c, Massee Bateman O. Newborn survival in low resource settings-are we delivering ? J Obstet Gynaecol. 2009 ; 116 : 49-59.
19. Martines J, Paul VK, Bhutta ZA, Koblinsky M, Soucat A, Walker N et al. Neonatal survival : a call for action. Lancet 2005 ; 365 : 1189-97
20. Darmstadt GL, Bhutta ZA, Cousens S, Adam T, Walker N, de Bernis L. Evidence-based, cost- effective interventions : how many newborn babies can we save ? Lancet 2005 ; 65 : 977-88


![[Editorial]](IMG/png/editorial.png)


